Mi fanno male le ossa: è artrite o artrosi?
Scritto da Massimo Tanzi il 20-01-2010
 E’ inverno, fa freddo. Spesso ci sentiamo dire: “Ho le articolazioni indolenzite!”. Sarà l’effetto della stagione, sarà artrosi o artrite?
E’ inverno, fa freddo. Spesso ci sentiamo dire: “Ho le articolazioni indolenzite!”. Sarà l’effetto della stagione, sarà artrosi o artrite?
Bisogna fare innanzi tutto una chiara distinzione tra i due fenomeni.
Si definisce artrosi (osteoartrosi, in sigla “OA“) un fenomeno degenerativo che interessa direttamente la cartilagine articolare, la quale va incontro a progressivo assottigliamento. Ciò determina un risposta reattiva dell’osso sottostante (osso subcondrale),
in seguito all’aumentata pressione e all’attrito dei rispettivi capi articolari. Ne consegue la formazione esuberante di “speroni” ossei (definiti con il termine di osteofiti) e innesco di processi reattivi che portano alla completa perdita della funzione articolare.
La diagnosi solitamente è clinica e radiologica tradizionale.
Si definisce invece artrite un fenomeno infiammatorio che ha come principale organo bersaglio il rivestimento articolare (tessuto sinoviale). Si caratterizza per la comparsa di importante versamento articolare, dolore, rigidità, calore, rossore, perdita della funzione articolare stessa, coinvolgimento di tessuti peri-articolari (tendini, legamenti, tessuti molli). Possono associarsi segni clinici sistemici (cioè coinvolgimento di tutto l’organismo o di altri organi non articolari). Comunemente si associano segni tipici di laboratorio, dei quali il più frequente riguarda l’incremento degli indici di infiammazione. Nelle forme croniche il processo infiammatorio può determinare la distruzione delle strutture articolari e peri-articolari, con perdita totale della funzione. Le forme acute, recidivanti nel tempo, possono determinare gli stessi danni. In alcuni casi l’esito finale è l’anchilosi (cioè la fusione dei rispettivi capi articolari).
Le cause di artrite sono molteplici. Le più comuni sono: infettive, auto-immunitarie, metaboliche (depositi di microcristalli come nella gotta),
da malattie sistemiche non infettive (malattie ematologiche, neoplastiche, endocrine, allergiche),
da farmaci.
Possono essere colpite tutte le articolazioni.
La diagnosi delle artriti si basa sull’esame clinico, esami di laboratorio, ecografia articolare, radiografia tradizionale oppure ricorrendo a metodiche più sofisticate di diagnostica per immagini (risonanza magnetica, Tac, scintigrafia). In alcuni casi è necessario l’esame microscopico del liquido sinoviale (intra-articolare),
oppure la ricerca di agenti patogeni (nel caso di sospette artriti settiche).
Ovviamente l’artrite e l’artrosi possono essere presenti contemporaneamente, pertanto
è possibile avere nello stesso tempo una limitazione funzionale e deformazione articolare con associato dolore di tipo infiammatorio.
La stessa artrosi talora può dare luogo a versamento articolare, a causa dello stimolo meccanico sulle strutture di rivestimento articolari. In tal caso la sinovite è modesta. Nell’artrosi è difficile il riscontro di segni sistemici di infiammazione, a meno che non si abbiano altre malattie concomitanti.
A questo punto, bisogna chiarire lo specifico significato del termine anglosassone “Osteoarthritis”, col quale si intende comunemente il processo artrosico.
L’OA (osteoartrosi) rappresenta la malattia reumatica a carattere cronico-degenerativo più diffusa e quella che impone spese maggiori al sistema sanitario; è inoltre la causa più frequente di disabilità nell’anziano.
In Italia, attualmente, ne soffrono oltre 4 milioni di persone. Non sono risparmiati i soggetti più giovani. La sua diffusione è dunque destinata a crescere nei prossimi decenni, dato il graduale allungarsi della durata media della vita. La prevalenza di artrosi aumenta nelle donne dopo la menopausa e peggiora con l’età di più tra le donne che tra gli uomini.
Anche in presenza di quadri radiologici avanzati, la malattia è clinicamente silente; si ritiene, infatti, che solo il 30% dei soggetti con segni radiologici tipici accusi una sintomatologia dolorosa distrettuale.
Si ammette che numerosi fattori predisponenti o scatenanti contribuiscano all’instaurarsi e all’evolversi dell’OA: età, sesso (assetto ormonale in particolare),
razza, familiarità, obesità, dismetabolismi (ad esempio: diabete, gotta, emocromatosi),
vizi di postura (displasie),
stati infiammatori (artriti),
traumi, fattori ambientali (ad esempio: attività lavorative – uso di strumenti vibranti , manovre ripetitive sotto carico o in posizioni non fisiologiche, sport).
Il normale invecchiamento della cartilagine articolare non deve essere confuso con l’artrosi: la cartilagine “invecchia” con il passare degli anni, può quindi essere più vulnerabile nei confronti dei processi legati all’artrosi.
 Abitualmente si distingue: una forma primaria (o idiopatica) di OA, legata a un’alterazione metabolica primitiva della cartilagine articolare, apparentemente non correlabile a nessun fattore eziologico ben preciso; una forma secondaria, in cui un evento o una malattia noti sono responsabili del processo degenerativo articolare. Bisogna comunque tener conto che spesso è difficile definire il carattere primario o secondario dell’OA.
Abitualmente si distingue: una forma primaria (o idiopatica) di OA, legata a un’alterazione metabolica primitiva della cartilagine articolare, apparentemente non correlabile a nessun fattore eziologico ben preciso; una forma secondaria, in cui un evento o una malattia noti sono responsabili del processo degenerativo articolare. Bisogna comunque tener conto che spesso è difficile definire il carattere primario o secondario dell’OA.
l’artrosi primaria è spesso diffusa a molteplici articolazioni; quella secondaria è più frequentemente localizzata.
Nell’OA l’unico vero evento patogenetico è rappresentato dal consumo-erosione della cartilagine articolare, cui fanno seguito tutti gli altri eventi.
Il tessuto cartilagineo articolare è costituito da: fibre collagene che forniscono l’impalcatura di sostegno; aggregati macromolecolari complessi che occupano gli spazi liberi conferendo una straordinaria elasticità al tessuto; i condrociti, uniche cellule normalmente presenti nella “periferia” del tessuto.
l’evento scatenante della patologia artrosica è individuabile in una sofferenza del condrocita. L’OA, in fondo, non è altro che il risultato ultimo di uno sbilanciamento tra i processi anabolici e catabolici condrocitari, con un netto prevalere dei secondi sui primi (il metabolismo è l’insieme di reazioni chimiche presenti in un essere vivente: si parla di “anabolismo” quando, partendo da composti semplici, si formano molecole complesse intra- od extra-cellulari; si parla di “catabolismo” quando vengono degradati i costituenti di una cellula o della matrice extracellulare).
I condrociti sintetizzano tutti i componenti extracellulari della cartilagine e scambiano i substrati nutrizionali per diffusione dal tessuto osseo sottostante e dal liquido articolare (sinoviale).
Il tessuto cartilagineo ha una discreta capacità di rimodellamento che consente il ricambio di parti deteriorate della matrice. Perlomeno nei soggetti più giovani, è possibile un certo grado di adattamento del suo spessore.
La formazione di nuovo tessuto è esclusiva competenza dei condrociti, con un normale rapporto tra fibre collagene e matrice di riempimento. Questa capacità tende a diminuire con l’età sia in termini quantitativi che qualitativi.
l’ispessimento dell’osso subcondrale rappresenta una delle caratteristiche più tipiche e precoci dell’artrosi.
I capi articolari assumono con lo sviluppo una conformazione funzionalmente ideale. Questa conformazione è il frutto di un adattamento graduale al variare dei carichi. Alla maturità, le articolazioni sono conformate in maniera perfettamente consona e con un certo margine di sicurezza ai carichi meccanici abituali per ciascun soggetto. Un carico articolare esagerato provoca micro-danni sia alla cartilagine che all’osso subcondrale.
l’alterazione nella vita adulta del carico articolare (ad esempio: attività lavorative gravose, obesità e così via) provoca micro-danni che possono superare la capacità riparativa sia del tessuto osseo che di quello cartilagineo.
Quando la degenerazione dell’articolazione è evoluta, il malato presenta una limitazione funzionale, più o meno invalidante a seconda delle sedi articolari coinvolte. Spesso sono presenti le tipiche deformazioni, molto evidenti ad esempio alle mani.
Nonostante non sia stato verificato un nesso tra condizioni climatiche e artrosi, il malato riferisce spesso che il dolore può accentuarsi durante i cambiamenti climatici, soprattutto con l’umidità, con il vento, oppure quando si passa da un ambiente caldo a uno freddo.
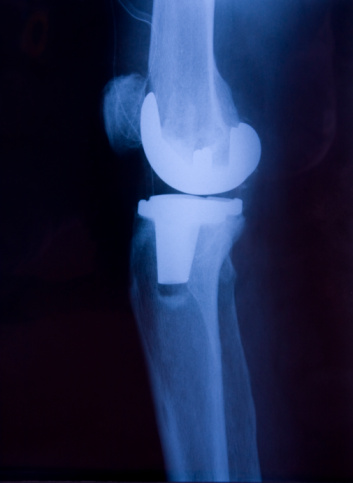 un’accurata visita medica e alcune indagini radiografiche consentono di porre una diagnosi di certezza e, soprattutto, escludere altre malattie reumatiche.
un’accurata visita medica e alcune indagini radiografiche consentono di porre una diagnosi di certezza e, soprattutto, escludere altre malattie reumatiche.
Le indicazioni terapeutiche tendono ad essere comuni in tutte le localizzazioni artrosiche e comprendono: terapie fisiche e riabilitative, magari effettuate in ambiente termale, farmaci antiinfiammatori non steroidei ad azione analgesica, condroprotettori allo scopo di rallentare i processi degenerativi e di stimolare i processi riparativi cartilaginei, trattamento infiltrativo intra-articolare con sostanze atte a migliorare la lubrificazione articolare.
Quando la malattia è evoluta e l’inabilità e il dolore irreversibili, la soluzione chirurgica ortopedica, rappresentata dal posizionamento di protesi, può offrire grandi vantaggi e migliorare consistentemente la qualità di vita.
Le indicazioni terapeutiche nelle artriti sono di tipo farmacologico e di tipo fisico (solo alcune terapie specifiche, valutate appositamente per il singolo caso). La soluzione chirurgica ortopedica deve essere valutata attentamente, se necessaria, escludendo comunque le forme acute.
Bibliografia:
– Nuove prospettive nella patogenesi dell’artrosi (S. Adami, O. Viapiana, Riabilitazione Reumatologica, Ospedale Universitario di Valeggio, Verona) in Reumatismo, 2001.
– Lawrence JS, Bremmer JM, Bier F., Osteoarthritis: prevalence in the population and relationship between symptoms and X-ray changes. Ann Rheum Dis 1966.
– Felson DT, Lawrence RC, Dieppe P et al., Osteoarthritis new insights Part I: the disease and its risk factors. Ann Int Med 2000.
– Pelletier JP., Pathophysiology of osteoathritis. Osteoathritis Cartilage 1999.
Vuoi lasciare un commento? Clicca qui